Brak dostępu do części świadczeń zdrowotnych, różnice w dostępie do nich w poszczególnych Oddziałach Wojewódzkich Narodowego Funduszu Zdrowia dotyczące zarówno liczby jak i wartości udzielonych świadczeń oraz długi czas oczekiwania to najczęściej występujące zjawiska opisane przez NIK. A to narusza konstytucyjną zasadę równości dostępu do opieki zdrowotnej. Kolejna już kontrola Funduszu przez NIK wykazała, że mimo zwiększenia nakładów na świadczenia (w porównaniu z 2016 r.) o 5,4 mld zł sytuacja nie uległa znaczącej poprawie. Na koniec 2017 r., w przypadku jednej trzeciej świadczeń, czas oczekiwania się wydłużył, zaś w pozostałych skrócił się lub pozostał na niezmienionym poziomie. NIK wskazuje na znaczne, sięgające kilkuset punktów procentowych, różnice cen tych samych świadczeń w różnych regionach Polski.

Wydatki bieżące ogółem na ochronę zdrowia w Polsce w 2017 r. stanowiły 6,7% PKB, z tego bieżące wydatki publiczne (w tym wydatki NFZ) 4,6% PKB, znacznie mniej niż w innych krajach Europy. Podobnie wygląda sytuacja dotycząca wydatków w przeliczeniu na jednego obywatela. Tak niskie nakłady publiczne na zdrowie w Polsce skutkują wysokim udziałem wydatków ponoszonych bezpośrednio przez pacjentów czyli wydatków, które osoba ubezpieczona musi ponieść bezpośrednio u świadczeniodawcy, bez pośrednictwa ubezpieczyciela lub rządu. W Polsce udział tych wydatków w 2016 r. (wg. Organizacji Współpracy Gospodarczej i Rozwoju, OECD) wyniósł 23,5%, podczas gdy we Francji 10,5%, w Czechach i Szwecji – 15%, a na Słowacji 18%. Dane te pokazują, że w Polsce dostęp do usług medycznych jest daleko bardziej niż w innych krajach uzależniony od sytuacji ekonomicznej pacjenta.

W polskim systemie prawnym szczególne znaczenie ma ustawa o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych. Wynika z niej, że obowiązek zapewnienia równego dostępu do opieki zdrowotnej, finansowanej ze środków publicznych należy do władz publicznych, a głównym źródłem finansowania jest ubezpieczenie zdrowotne w Narodowym Funduszu Zdrowia. To on jest płatnikiem, który określa ma wpływ na dostępność świadczeń oraz analizuje ich koszty w zakresie niezbędnym dla prawidłowego zawierania umów o udzielanie świadczeń opieki zdrowotnej. Dostępność do świadczeń determinowana jest m. in.:
- wysokością środków finansowych w dyspozycji NFZ oraz zasadami ich podziału między oddziały wojewódzkie,
- zmianami w prawie,
- sposobami kontraktowania i finansowania zakupu świadczeń,
- relacjami cen poszczególnych świadczeń medycznych w stosunku do rzeczywistych kosztów ponoszonych przez świadczeniodawców,
- rozmieszczeniem i liczbą świadczeniodawców,
- skutecznością systemu kontroli.
NIK przeprowadziła kontrolę w Centrali i w trzech wojewódzkich oddziałach NFZ: Śląskim, Kujawsko-Pomorskim oraz Mazowieckim. Objęła cały rok 2017, okres przygotowywania planu w 2016 r. i działania w 2018 r. związane ze sporządzaniem sprawozdań za 2017 r.
Najważniejsze ustalenia kontroli
Koszty świadczeń zdrowotnych wyniosły NFZ w 2017 r. ponad 76 mld 347 mln zł. Były wyższe o 7,59 % niż w roku 2016. Wartość zawartych ze świadczeniodawcami umów wzrosła o 5,4 mld zł. Jednak nie cała kwota była przeznaczona na usługi zdrowotne. 2,6 mld zł (3,4% kosztów świadczeń zdrowotnych) wydano na podwyżki zarobków personelu medycznego. NFZ nie wykorzystał środków na zakup świadczeń na kwotę ponad 1 mld 311 mln zł. Podobnie jak w poprzednich latach, utrzymywała się niekorzystna struktura kosztów świadczeń zdrowotnych, finansowanych ze środków NFZ, z ponad 50% udziałem kosztów leczenia szpitalnego. W latach 2010-2017 nastąpił wzrost udziału leczenia szpitalnego w kosztach świadczeń o 3,17 punktu procentowego. NIK ocenia, że tak wysoki udział kosztów leczenia szpitalnego w kosztach świadczeń ogółem może świadczyć o niedostatecznej roli ambulatoryjnej opieki zdrowotnej oraz nadmiernym diagnozowaniu i leczeniu pacjentów w trybie hospitalizacji. Zasadne jest więc kontynuowanie w NFZ działań w celu ograniczenia kosztów systemu ochrony zdrowia poprzez zwiększenie roli i znaczenia lecznictwa otwartego w procesie leczniczym.
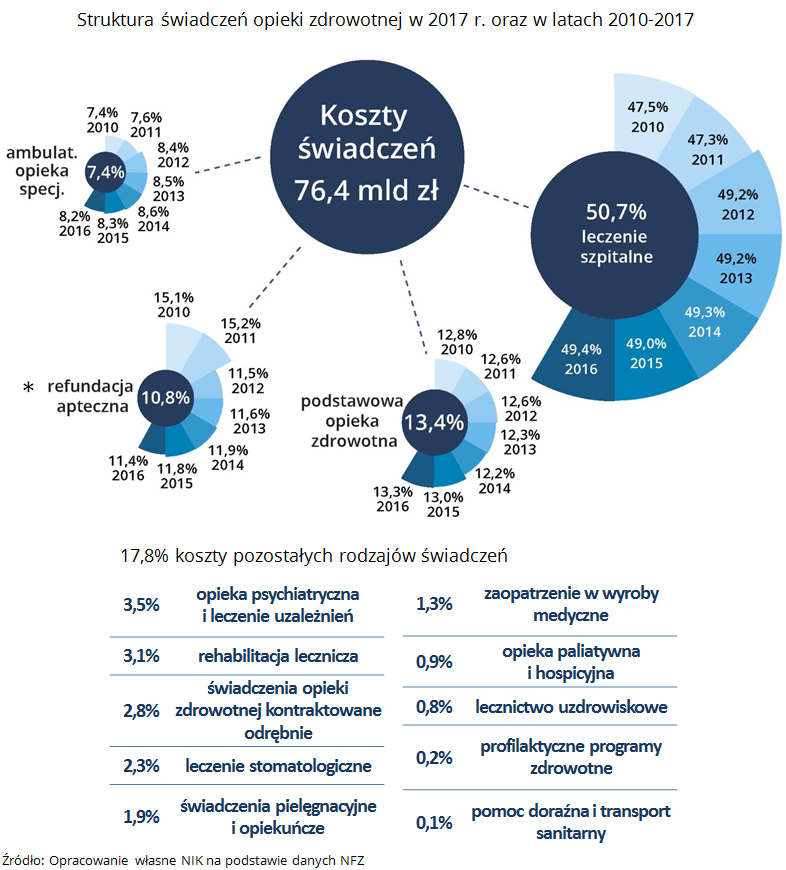
W 2017 r. nadal utrzymywały się dysproporcje w dostępie do świadczeń, pomiędzy poszczególnymi Oddziałami Wojewódzkimi NFZ, na co NIK zwracała uwagę po kontrolach wykonania planu finansowego Narodowego Funduszu Zdrowia w poprzednich latach. Różnice dotyczyły ich liczby, wartości przypadającej na 10 tys. uprawnionych, czasu oczekiwania na ich udzielenie, jak i różnic cen za te same świadczenia.
Wybrane dane dotyczące realizacji zadań NFZ w poszczególnych województwach (plik PDF) >>
W porównaniu do 2016 r., wartość świadczeń w przeliczeniu na 10 tys. uprawnionych wzrosła we wszystkich rodzajach świadczeń za wyjątkiem ambulatoryjnej opieki specjalistycznej. Liczba świadczeń, w przeliczeniu na 10 tys. uprawnionych, pozostała na tym samym poziomie jak w 2016 r. w:
- leczeniu szpitalnym
- opiece psychiatrycznej i leczeniu uzależnień
- profilaktycznych programach zdrowotnych
- rehabilitacji leczniczej w warunkach ambulatoryjnych
- świadczeń pielęgnacyjnych i opiekuńczych w ramach opieki długoterminowej
- leczeniu uzdrowiskowym
Liczba świadczeń zmniejszyła się w ambulatoryjnej opiece specjalistycznej, a zwiększyła się w przypadku pozostałych rodzajów. Zmniejszenie wartości i liczby świadczeń w ambulatoryjnej opiece specjalistycznej, było związane ze zmianami w sposobie finansowania części świadczeń po wprowadzaniu sieci szpitali w IV kwartale 2017 r.
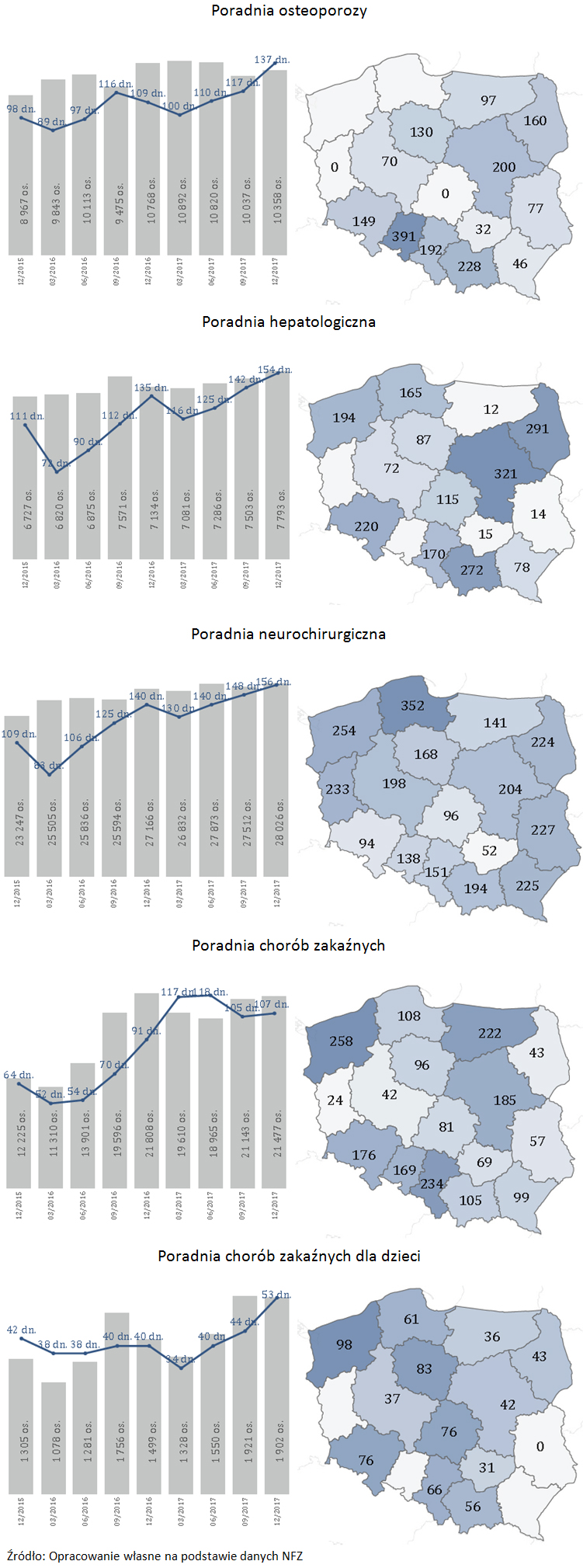
W porównaniu do 2016 r., średni czas oczekiwania na świadczenia dla przypadków stabilnych w 2017 wydłużył się w 113 przypadkach, w 176 pozostał niezmieniony, a w 82 skrócił się. Dla przypadków pilnych czas oczekiwania wydłużył się w 51 przypadkach, w 297 pozostał bez zmian, a skrócił się w 23 przypadkach.Najdłuższy czas oczekiwania (przypadek stabilny) w ambulatoryjnej opiece specjalistycznej (AOS) odnotowano w poradniach endokrynologicznych osteoporozy. Wyniósł 363 dni. W poradniach genetycznych dla dzieci – 321, nowotworów krwi – 238, endokrynologicznych – 227, immunologicznych dla dzieci 157 dni.
W grudniu 2017 r., w porównaniu do 2016 r., największy wzrost czasu oczekiwania na udzielenie świadczenia dla przypadków stabilnych w AOS odnotowano:
- o 28 dni – w poradni osteoporozy (ze 109 na 137 dni),
- o 19 dni – w poradni hepatologicznej (ze 135 do 154 dni),
- o 16 dni – w poradni neurochirurgicznej (ze 140 do 156 dni),
- o 16 dni – w poradni chorób zakaźnych (z 91 na 107 dni),
- o 13 dni – poradni chorób zakaźnych dla dzieci (z 40 na 53 dni).
W ocenie NIK w przypadku szybkiego rozwoju choroby zakaźnej tak długi czas oczekiwania do specjalisty może stanowić zagrożenie epidemiologiczne dla ludności.
Średni czas średniego oczekiwania na udzielenie świadczenia i liczba oczekujących w ambulatoryjnej opiece specjalistycznej w grudniu 2017 r., z uwzględnieniem zmian od grudnia 2015 r.
Analizując dane o opiece szpitalnej (przypadki stabilne) najdłuższe kolejki są w oddziałach leczenia oparzeń – 275 dni. W oddziałach chirurgii urazowo – ortopedycznej – 166 dni, chirurgii szczękowo – twarzowej dla dzieci – 163, audiologiczno – foniatrycznych – 161, otolaryngologicznych dla dzieci – 160 dni.
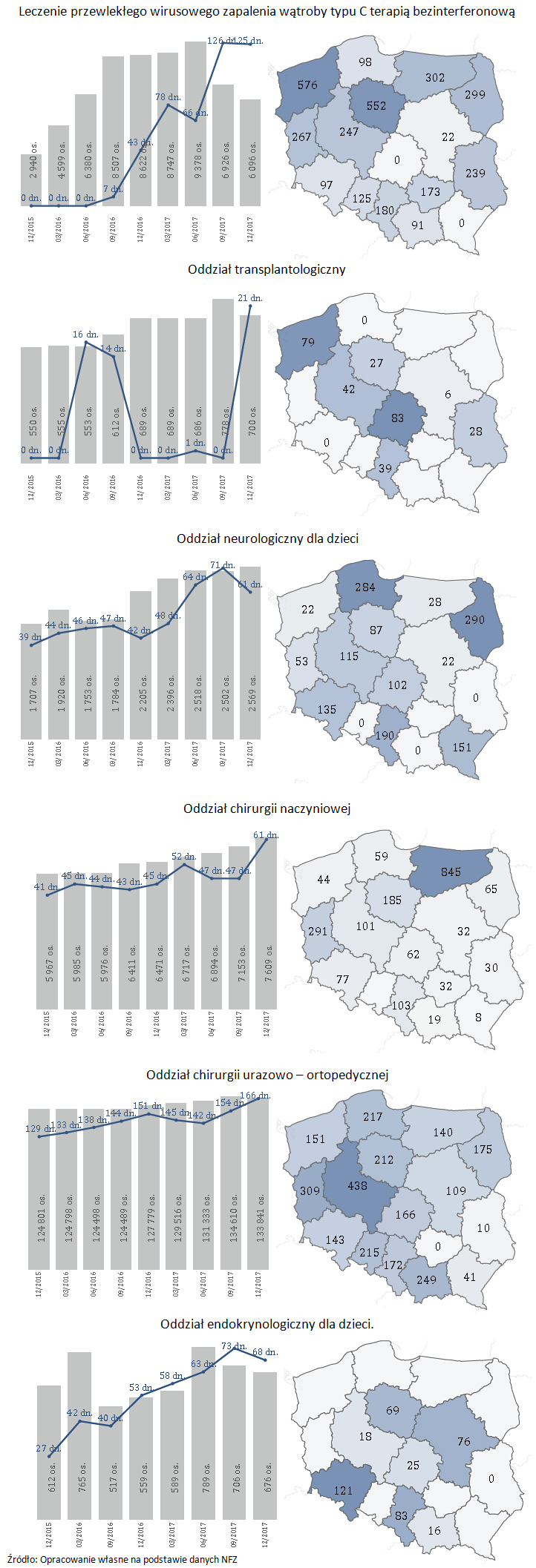
W grudniu 2017 r., w porównaniu do 2016 r., największy wzrost czasu oczekiwania na udzielenie świadczenia dla przypadków stabilnych w leczeniu szpitalnym odnotowano:
- o 82 dni w leczeniu przewlekłego wirusowego zapalenia wątroby typu C terapią bezinterferonową (z 43 do 125 dni). Jednocześnie inna terapia leczenia przewlekłego wirusowego zapalenia wątroby typu C, bardziej obciążająca organizm jest dostępna bez kolejki,
- o 21 dni w oddziale transplantologicznym (z 0 do 21 dni),
- o 19 dni w oddziale neurologicznym dla dzieci (z 42 do 61 dni),
- o 16 dni w oddziale chirurgii naczyniowej (45 do 61 dni),
- o 15 dni w oddziale chirurgii urazowo – ortopedycznej (ze 151 do 166 dni),
- o 15 w oddziale endokrynologicznym dla dzieci (z 53 do 68).
Liczba oczekujących i średni czas oczekiwania na udzielenie świadczenia w leczeniu szpitalnym w grudniu 2017 r, z uwzględnieniem zmian od grudnia 2015 r.
W rehabilitacji leczniczej najdłużej oczekiwano (przypadki stabilne) na świadczenia w oddziałach:
- paraplegii i tetraplegii (paraliżu dwu – i czterokończynowego w wyniku przerwania rdzenia kręgowego) – 1 209 dni,
- rehabilitacyjnych – 464 dni,
- rehabilitacji narządu ruchu – 392 dni,
- rehabilitacji neurologicznej – 203 dni,
- rehabilitacji pulmonologicznej – 191 dni.
Szczególnie długo trzeba było czekać też na:
- wszczepienie stawu kolanowego w przypadku stabilnym średnio 656 a pilnym 351 dni,
- wszczepienie stawu biodrowego odpowiednio 544 i 256 dni,
- wszczepienia soczewki (usuwanie zaćmy) odpowiednio 512 i 148 dni.
Liczba oczekujących i średni czas oczekiwania na udzielenie świadczenia endoprotezoplastyki stawu kolanowego i stawu biodrowego oraz wszczepienia soczewki (usuwanie zaćmy) w grudniu 2017 r, z uwzględnieniem zmian od grudnia 2015 r.
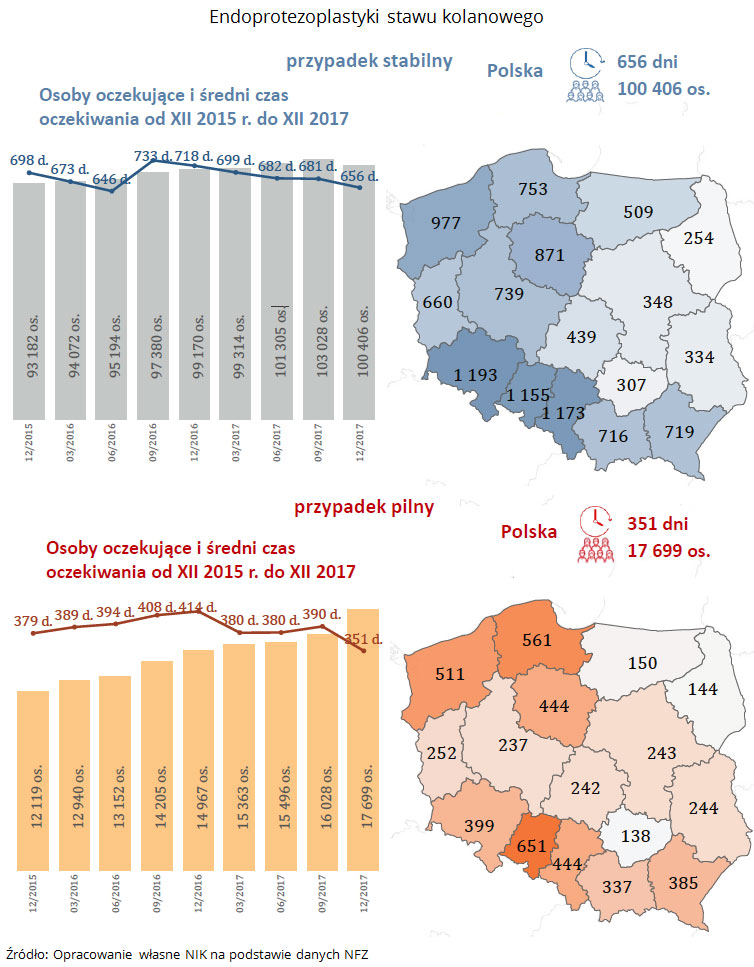
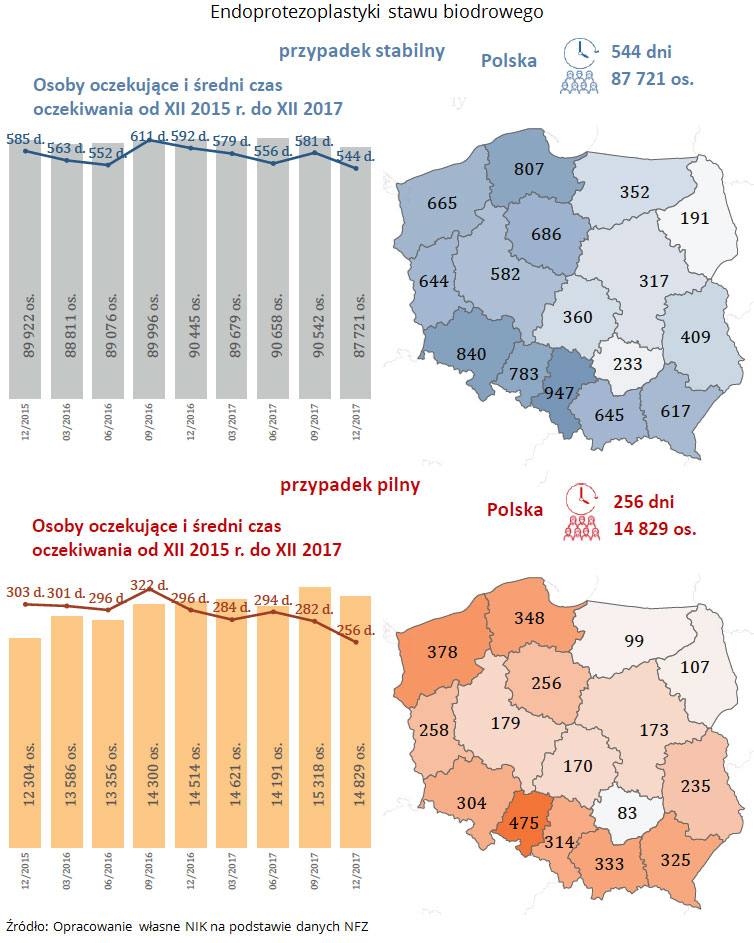
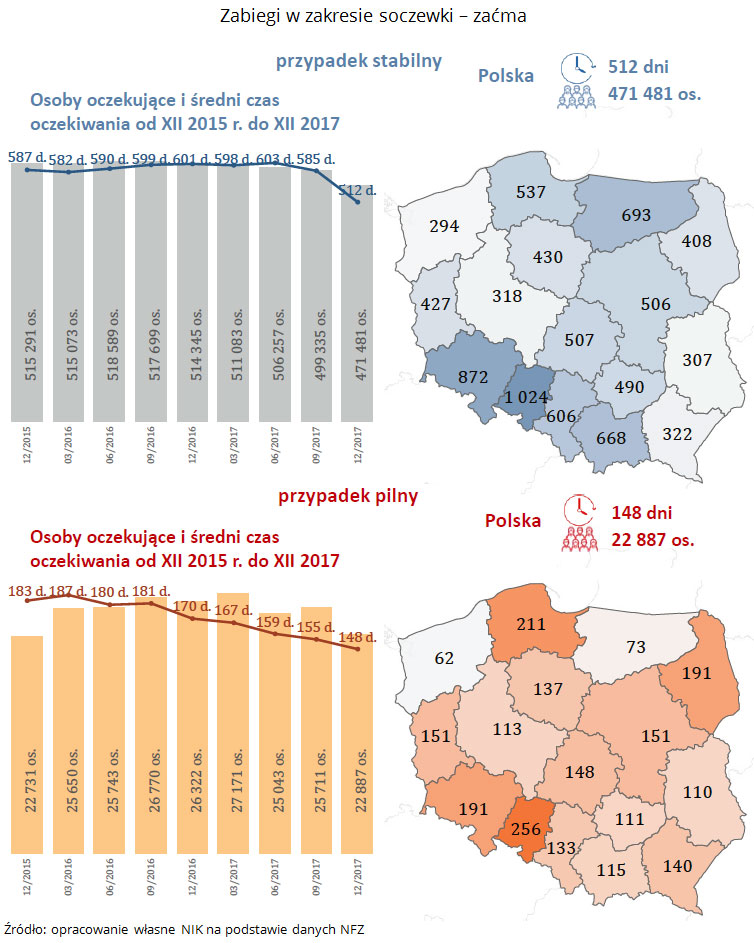
Zgodnie z danymi Organizacji Współpracy Gospodarczej i Rozwoju OECD za 2016 r., w przypadku wszczepienia stawu kolanowego placówki służby zdrowia miały jeden z najdłuższych czasów oczekiwania spośród wszystkich analizowanych państw. W Polsce wynosił 566 dni (Chile 912 dni, Estonia 488 dni). W przypadku zaćmy i wszczepienia stawu biodrowego czasy oczekiwania w Polsce były najdłuższe: w przypadku zaćmy wynosił średnio 484 dni (Estonia 283 dni, Portugalia 120 dni), a w przypadku biodra – 444 dni (Chile – 399 dni, Estonii 326 dni).
Nowością, która pojawiła się w lipcu 2017 r. jest możliwość pokrycia kosztów leków w ramach ratunkowego dostępu do technologii lekowych. Jego celem jest umożliwienie ciężko chorym pacjentom uzyskanie indywidualnej zgody na pokrycie kosztów leku, (w danym wskazaniu nie jest świadczeniem gwarantowanym), jeżeli jest to niezbędne dla ratowania życia lub zdrowia i jest to uzasadnione oraz poparte wskazaniami aktualnej wiedzy medycznej. Od początku tj. od 23 lipca 2017 r. do końca 2017 r. takie leczenie sfinansowano jedynie 12 pacjentom, a do 30 września 2018 r. 114 pacjentom. Jego wartość wyniosła ponad 7 mln zł, w tym w 2017 r. 147 tys. zł. W tym okresie do Ministerstwa Zdrowia wpłynęło 760 wniosków, zgoda została wydana w stosunku do 361, przy czym kilka wniosków może dotyczyć jednego pacjenta. W 2017 r. wpłynęło 209 wniosków, a zgoda została w 51 przypadkach. W ocenie NIK skuteczność podejmowanych działań terapeutycznych, zależy od szeregu czynników, w tym od dostępu do nowoczesnych technologii. Pacjenci w Polsce nie mogą korzystać z porównywalnego do mieszkańców Europy Zachodniej zakresu dostępnych opcji terapeutycznych. W porównaniu do wielu innych krajów UE, występują opóźnienia we wprowadzaniu nowoczesnych technologii w leczeniu chorób, w tym przede wszystkim chorób nowotworowych (czas oczekiwania na ich wdrożenie liczony jest w latach).
W 2017 r. w poszczególnych wycenach świadczeń występowała duża rozpiętość cen (za punkt rozliczeniowy) pomiędzy województwami. Przykładowo: w ambulatoryjnej opiece specjalistycznej minimalna cena świadczeń w zakresie chorób zakaźnych wyniosła 6,52 zł w województwie świętokrzyskim, a maksymalna 18 zł w mazowieckim.

Świadczenia w zakresie otolaryngologii: cena minimalna w województwie świętokrzyskim wyniosła 4,56 zł, a maksymalna w województwie mazowieckim wyniosła 10 zł.
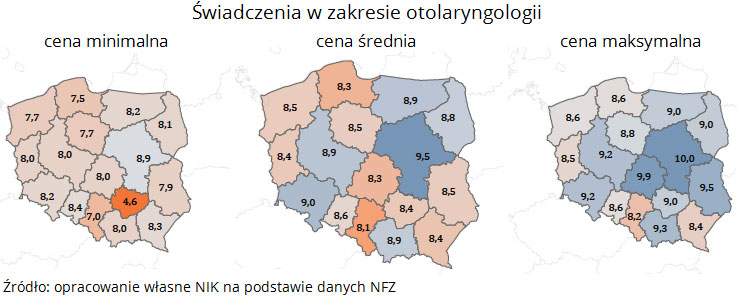
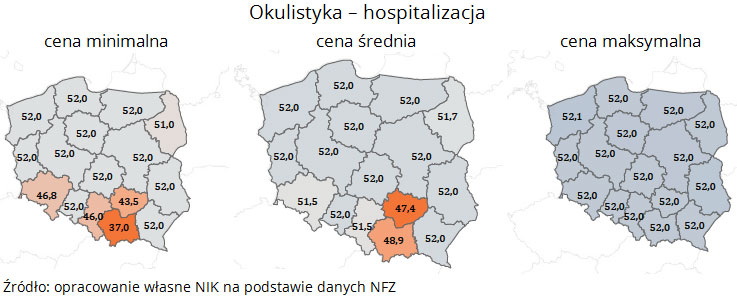
W leczeniu szpitalnym przykładowo:
świadczenia w zakresie okulistyka – hospitalizacja, cena minimalna w województwie małopolskim wyniosła 36,97 zł, a maksymalna w województwie zachodniopomorskim wyniosła 52,06 zł.
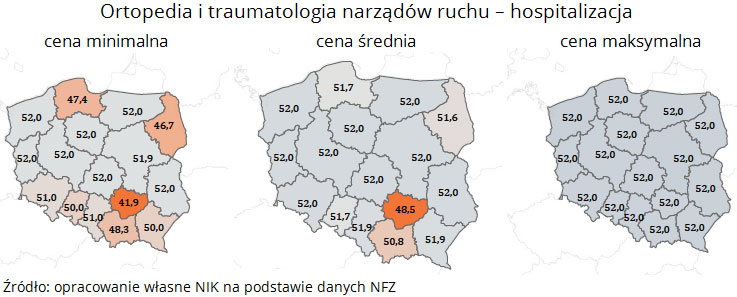
Świadczenia w zakresie ortopedii i traumatologii narządu ruchu – hospitalizacja cena minimalna w województwie świętokrzyskim wyniosła 41,94 zł, a maksymalna w województwie mazowieckim i zachodniopomorskim wyniosła 52,04 zł.
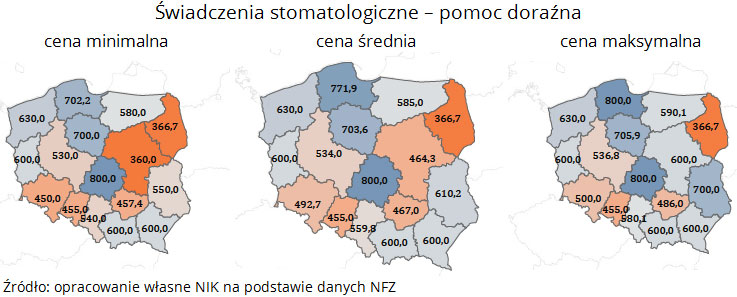
W leczeniu stomatologicznym:
świadczenia stomatologicznej pomocy doraźnej, cena minimalna w województwie mazowieckim wyniosła 360 zł, a maksymalna w województwie łódzkim i pomorskim wyniosła 800 zł.
W opiece psychiatrycznej i leczeniu uzależnień największe różnice w wycenach dotyczyły świadczeń w izbie przyjęć szpitala (ryczałt dobowy). Cena minimalna w województwie zachodniopomorskim wyniosła 70 zł, a maksymalna w województwie wielkopolskim wyniosła 3 190 zł.

(Szczegółowe dane dotyczące różnic w wycenach świadczeń znajdują się w Informacji o wynikach kontroli na str. 18 – 28)
W ocenie Funduszu ceny mogą być zróżnicowane na terenie danego województwa, jak również kraju w związku z możliwościami finansowymi danego OW NFZ, jak również faktem, że oferenci często określają niższą cenę niż oczekiwana w ogłaszanych postępowaniach konkursowych lub rokowaniach oraz to, że cena podlega negocjacji. Odnośnie różnic w cenach pomiędzy poszczególnymi oddziałami wojewódzkimi w rodzaju leczenie psychiatryczne i uzależnień Prezes NFZ w 2018 r. podjął działania w celu wyrównywania różnic, m.in. zalecił oddziałom wojewódzkim, gdzie cena za punkt jest poniżej średniej dla kraju, podjęcie działań w kierunku zbliżenia się do ceny średniej.
NFZ w ograniczonym zakresie zapewnił kompleksową opiekę medyczną nad kobietami w ciąży, pacjentami po zawale, pacjentami z cukrzycą oraz pacjentami z przewlekłymi ranami. Świadczenia te były oferowane tylko w niektórych województwach i przez ograniczoną liczbę podmiotów.
NIK stwierdziła, że mimo przeprowadzenia przez NFZ działań, które miały poprawić dostęp do świadczeń zdrowotnych, cel ten nie został w pełni osiągnięty. Spośród 13 analizowanych rodzajów oddziałów w lecznictwie szpitalnym, tylko na terenie trzech województw: łódzkiego, małopolskiego i wielkopolskiego zapewniono pacjentom pełny dostęp do świadczeń. W ambulatoryjnej opiece specjalistycznej, spośród 10 analizowanych rodzajów poradni, dostęp do wszystkich świadczeń zapewniono jedynie w dwóch: małopolskim i śląskim. W odniesieniu do trzech analizowanych rodzajów pracowni rehabilitacyjnych dostęp do wszystkich świadczeń zapewniono w połowie województw: lubelskim, łódzkim, małopolskim, mazowieckim, podkarpackim, śląskim, warmińsko – mazurskim i wielkopolskim. Głównymi przyczynami tego są:
- różnice rozwoju i rozmieszczenia potencjału lecznictwa na obszarze kraju i województw, szczególnie w zakresie personelu medycznego,
- zaszłości historyczne,
- realizacja zbliżonych świadczeń w różnych zakresach,
- zachowania świadczeniodawców oraz migracje pacjentów,
- różnice priorytetów i polityk lokalnych, wynikające z potrzeb zdrowotnych lub oczekiwań społeczności,
- różnice poziomu kosztów realizacji świadczeń w poszczególnych województwach (w tym wynagrodzenia personelu).
NFZ nie wydał w 2017 r. ponad 1 mld 300 mln zł (1,69% planu) z puli przeznaczonej na zakup świadczeń. Kwota ta była wyższa o ponad 42% niż w 2016 r. Wtedy nie wydano ok. 751 mln zł.
Patrząc z perspektywy roku 2010, do roku 2017 łącznie wartość świadczeń wzrosła z ponad 59 mld do ponad 79 mld zł. Również wartość świadczeń w przeliczeniu na 10 tys. uprawnionych stale rosła.
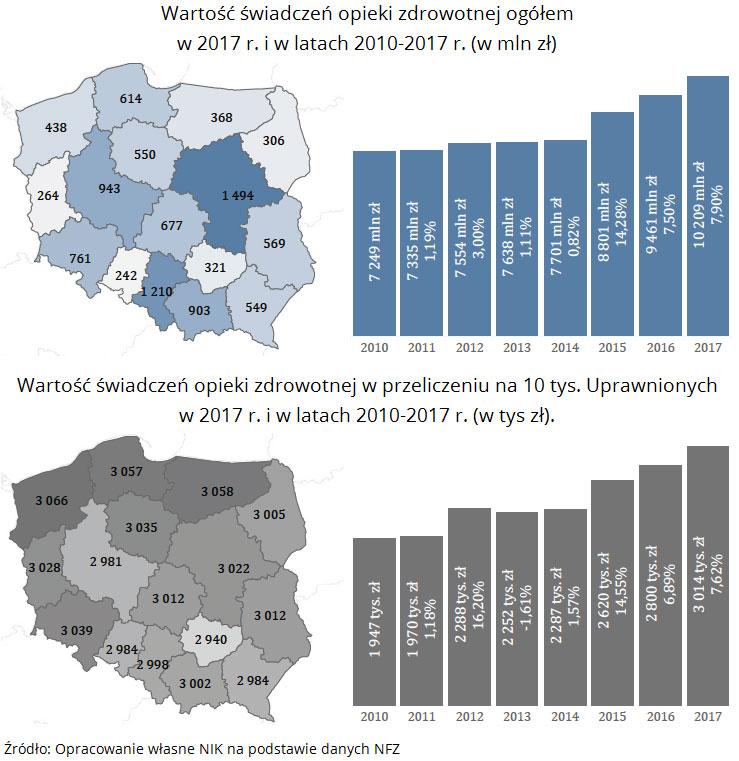
Mimo zwiększenia nakładów w stosunku do 2016 r. o 5,4 mld zł wciąż brakowało dostępu do części świadczeń. W ocenie NIK miały na to wpływ czynniki niezależne od Funduszu, przede wszystkim nierównomierne rozmieszczenie kadry i placówek medycznych na terenie kraju.
Według NIK problemem jest również sposób zaopatrywania w wyroby medyczne. W 2017 r. NFZ wydał na nie ponad 1 miliard zł, tj. o 75 mln zł więcej niż w 2016 r.
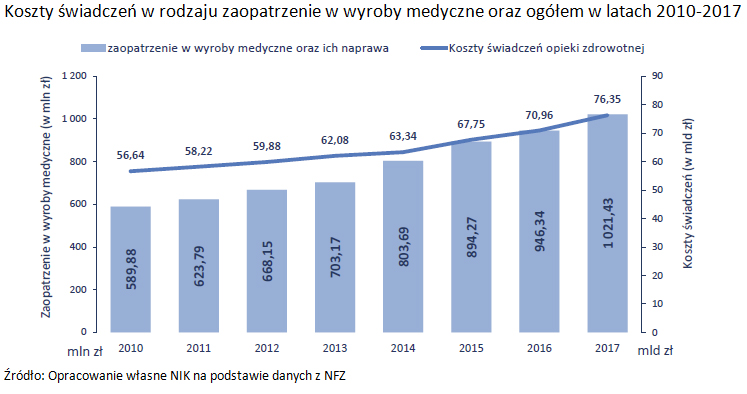
Mimo, że od 2013 r. NIK wielokrotnie informowała Ministra Zdrowia o nieprawidłowościach w systemie finansowania wyrobów medycznych, do chwili obecnej stosowne regulacje prawne nie zostały zmienione. W ubiegłym roku NFZ wciąż nie dysponował narzędziami do negocjacji wysokości cen wyrobów medycznych, w które zaopatrywany jest pacjent. Umowy były zawierane ze wszystkimi świadczeniodawcami spełniającymi warunki do ich zawarcia. W efekcie wyroby medyczne od tego samego producenta, o tych samych parametrach i właściwościach były refundowane po zróżnicowanych cenach. Ich rozpiętość sięgała nawet kilkuset procent. Zdarzały się przypadki, że ceny tych wyrobów były wyższe od cen wyrobów dostępnych na wolnym rynku. Wspomniane nieprawidłowości wpływały też na wydatki Państwowego Funduszu Rehabilitacji osób Niepełnosprawnych, ponieważ wysokość dofinasowania do wyrobów medycznych refundowanych przez NFZ dla osób niepełnosprawnych uzależniona jest od ceny zakupu takiego wyrobu.
Kolejną z przyczyn utrudniających efektywną pracę NFZ jest brak systemowych zmian usprawniających systemy informatyczne. W założeniu, nowoczesny system informatyczny powinien służyć ulepszeniu dostępu do usług opieki zdrowotnej i poprawie ich jakości oraz zwiększeniu efektywności wydatkowanych środków. Władzom publicznym lub płatnikowi ma umożliwić przede wszystkim kontrolę przestrzegania prawa, przeprowadzanie analiz efektywności wykorzystania środków oraz podejmowanie strategicznych decyzji wpływających na stan zdrowia całej populacji. Zdaniem Izby dokonywane przez Ministra Zdrowia częste zmiany koncepcji informatyzacji, utrudniają powstanie spójnego systemu. A to powoduje trudności w budowaniu systemu rozliczania i weryfikacji świadczeń, brak autoryzacji wykonania świadczenia w czasie rzeczywistym przez lekarza i pacjenta oraz brak rozwiązań ułatwiających pacjentom korzystanie ze świadczeń zdrowotnych w systemie publicznym. NFZ nie wdrożył, przewidzianego w ustawie z 2011 r. o systemie informacji w ochronie zdrowia, Rejestru Usług Medycznych. To pozwoliłoby na wyeliminowanie nieprawidłowości w rozliczaniu świadczeń. Szacunkowa wartość tych nieprawidłowości wynosi od 3 do 6,5 mld zł. NIK zwracała już uwagę na ten problem w kontrolach NFZ w latach 2014 – 2016.
Na działalność Funduszu i jego wyniki finansowe miała wpływ niepewność związana z zapowiedziami możliwości jego likwidacji. Spowodowała ona, podobnie jak w 2016 r. zwiększoną rotację pracowników oraz wypłatę ekwiwalentów za niewykorzystany urlop w kwocie prawie 450 tys. zł. Jednocześnie wzrosła liczba wakatów bo trudniej było pozyskiwać nowych pracowników. Ten stan utrudniał wykonywanie zadań przez Fundusz.
Wnioski
Ustalenia kontroli wskazują na systemowe nieprawidłowości w funkcjonowaniu struktury ochrony zdrowia. W szczególności wielkość zasobów systemu i ich rozmieszczenie nie odpowiada potrzebom zdrowotnym ludności. W konsekwencji, od wielu lat, występują ograniczenia w dostępie do części świadczeń zdrowotnych, w niektórych regionach kraju, co skutkuje migracją pacjentów.
Utrudnieniem dostępu do świadczeń jest również przeznaczanie coraz większych kwot ze środków NFZ nie na zakup świadczeń dla pacjentów, lecz na wynagrodzenia personelu medycznego. W połączeniu ze zwiększonym zapotrzebowaniem na usługi medyczne, wynikającym ze zmian demograficznych oraz presją na poprawę jakości, w tym wprowadzanie kosztownych nowych technologii, skutkować to może dalszym pogarszaniem dostępu do świadczeń.
Mając to na uwadze, w ocenie Najwyższej Izby Kontroli Minister Zdrowia powinien podjąć działania zmierzające do:
- Zmiany struktury udzielanych świadczeń, w szczególności ograniczenia kosztów lecznictwa zamkniętego na rzecz profilaktyki i lecznictwa otwartego.
- Zapewnienia nowoczesnych rozwiązań informatycznych usprawniającego rozliczanie świadczeń, a tym samym pozwalającego na ocenę efektywności wydawanych środków.
- Systemowego uregulowania rozliczania świadczeń ponad limit określony w umowach NFZ ze świadczeniodawcami, innych niż ratujące życie.
- Zmiany zasad refundacji wyrobów medycznych w celu eliminacji lub ograniczenia negatywnych zjawisk w systemie refundacji.
źródło: NIK